generalitate
Pyelonefrita este o boală inflamatorie, acută sau cronică, a rinichiului și a bazinului renal, de obicei însoțită de o infecție a țesutului parenchimat al organului. Simptomatologia bolii este caracterizată de febră, dureri de spate scăzute și simptome ale tractului urinar inferior.
cauze
Originea pielonefritei este bacteriană, iar căile prin care răspândirea infecțiilor poate fi diferită. Colonizarea mediată de agenții patogeni poate avea, de fapt, loc prin:
- Calea ascendenta de la vezica urinara (cea mai frecventa): din perineu (sau din vestibul vaginal, in cazul pacientilor de sex feminin), microorganismele se intorc in uretra, apoi in vezica urinara, pana la rinichi; principalele cauze ale infecției pentru femei constau în deformarea uretrei în timpul actului sexual, în timp ce pentru bărbați aceasta este adesea secundară prostatitei.
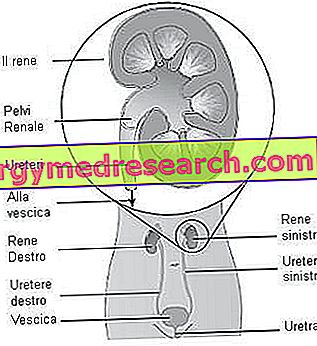
- Calea descendentă a sângelui: prin sânge, în timpul septicemiei, agenții patogeni ajung la rinichi, cauzând abcese și abcese renale.
- Traseul descendent limfatic: o rețea de vase limfatice conectează colonul ascendent cu rinichiul drept și coloana descendentă cu rinichiul stâng.
Microorganismele implicate în pielonefrită sunt, de obicei, aceleași responsabile pentru infecțiile tractului urinar, genital și gastro-enteric și apoi la vezică, prostată, col uterin, vagin, uretra sau rect: Escherichia coli, Klebsiella spp., Proteus spp ., Enterococcus spp . etc.
În majoritatea cazurilor, acești agenți patogeni reprezintă bacteriile florei fecale, care iau calea ascendentă, deși în general peristaltismul (mișcările contracțiilor și distensia pereților tractului urinar) efectuează o acțiune eficientă de protecție împotriva infecțiilor.
Alte microorganisme neobișnuite sunt raportate ocazional: micobacterii, drojdii și ciuperci, precum și agenți patogeni oportunitici cum ar fi Corynebacterium urealyticum .
Factori de risc
O predispoziție anatomică și funcțională face ca unii pacienți să fie mai susceptibili la apariția pielonefritei. Unii dintre acești factori "critici" sunt: stagnarea urinei, prezența pietrelor sau a altor obstrucții ale rinichilor (de exemplu hipertrofia prostatică sau tumora), debilitația imunosupresiei sau neuropatia periferică (exemplu: leziunea măduvei spinării).
Pielonefrita acută și cronică
Pyelonefrita se manifestă mai frecvent în formă acută, însă reapariția infecției poate duce la pielonefrită cronică. Cele două forme de boală se disting prin aspectele anatomico-patologice și prin calendarul care distinge infecția.
Pielonefrita acută
Pielonefrita acută prezintă febră mare, dureri de spate în regiunea lombară, urinare dureroasă, durere sub presiune în regiunea renală, greață și semne de infecție a tractului urinar inferior (exemplu: hematurie, disurie).
Prognoza formei acute este pozitivă: dacă se utilizează o terapie adecvată, simptomele de pielonefrită tind să se regreseze în aproximativ două săptămâni.
Pielonefrita cronică
Pielonefrita cronică are simptome mai puțin intense și poate fi cauzată de infecții recurente (cauzate de aceeași tulpină microbiană) sau de re-infecții (cauzate de diferite microorganisme). Forma recurentă a patologiei este adesea responsabilă pentru modificări inflamatorii semnificative în sistemul excretor. De fapt, evoluția pielonefritei cronice poate induce pionefica (boala renală severă și extensivă caracterizată prin colectarea de puroi, cu distrugerea parenchimului renal), urosepsis (răspuns sistemic inflamator propagat de tractul urinar), insuficiență renală și, în faza terminală, poate chiar duce la necesitatea unui transplant de organe .
Abordarea diagnosticului se bazează pe cercetarea agentului etiologic în proba de urină ( cultura urinei + examinarea microscopică directă ) și pe evidența unui răspuns anticorp anti-seric la bacteriile infectante (reacție comună în pielonefrită).
tratament
Patologia necesită terapie antibiotică care, dacă este promptă, duce la vindecare fără consecințe.
Tratamentul permite eliminarea radicală a oricăror bacterii prezente în urină, prin luarea de cicluri de antibiotice specifice, care au și o valoare preventivă împotriva cauzelor și a recurenței infecției. Uneori, este necesar să recurgeți la o intervenție chirurgicală, cum ar fi uretroscopia (o metodă operativă utilizată în general pentru tratamentul pietrelor, stenozei, neoformațiilor ureteliene mici) sau nefrectomie (îndepărtarea parțială sau totală a rinichiului).
Mecanisme de apărare a tractului urinar
Cu excepția mucoasei uretrale, aparatul urinar al persoanelor sănătoase este rezistent la colonizare prin microorganisme patogene, deoarece avem mecanisme de apărare "locale", pe lângă participarea activă a sistemului imunitar (răspunsul anticorp, rolul protector al IgA și IgG ...). Urina este un mediu excelent de creștere pentru multe bacterii, dar nu pentru majoritatea florilor uretrale (anaerobe, streptococi nehemolitici, stafilococi) și datorită compoziției sale chimice, pH-ul și fluxul urinar asigură o protecție eficientă pentru aparatul excretor.
Trebuie remarcat faptul că colonizarea tractului urinar, datorată microorganismelor patogene, nu produce întotdeauna infecție. De fapt, procesul infecțios depinde de:
- încărcarea, virulența și recurența microorganismelor;
- eficiența sistemului imunitar gazdă.
Pe scurt, apărarea fiziologică a aparatului excretor este conferită de următoarele mecanisme:
- Fizică: peristaltism, acțiunea de spălare a fluxului urinar, exfolierea celulelor epiteliale, epiteliul de tranziție stratificat la nivelul canalelor de excreție renală, vezicii urinare și a tractului uretral inițial;
- Chimic: acid pH al urinei, uree conținută în urină (acționează ca un antagonist în ceea ce privește bacteriile anaerobe);
- Biologică: floră bacteriană rezistentă, rezistență la colonizare, fagocitoză, răspuns inflamator mucoasei și producerea de imunoglobuline (IgG, IgA), activitatea antibacteriană a secreției prostatice prezente în urină, prezența în urină a proteinei Tamm-Horsfall tubulară, conține manoză și Escherichia coli aliat cu nerăbdare, înzestrată cu fimbriile 1, favorizând eliminarea acesteia).




