Ce este?
Chistul pilonidal este o leziune saculară care se dezvoltă la nivelul cutanat, aproape întotdeauna în regiunea sacro-coccisă, chiar deasupra canelurii interglute.

Pilulele chisturilor sunt inofensive atâta timp cât nu suferă infecții și inflamații. Dacă chistul pilonidal devine infectat, acesta poate degenera într-un abces, adesea extrem de dureros. Mai mult, purolele colectate în cavitate pot determina apariția unei fistule.
Oricine poate dezvolta un chist pilonidal, dar leziunea este mai frecventă la bărbații tineri caucazieni, cu vârste între 15 și 24 de ani. În special, persoanele care rămân așezați pe perioade lungi de timp, cum ar fi șoferii de camioane, au un risc mai mare de a dezvolta rănirea. Tratamentul și gestionarea chisturilor pilonide depind de mulți factori, inclusiv de amploarea și cronica bolii. Este posibilă o vindecare completă, dar o cavitate cistică poate să reapară chiar dacă este îndepărtată chirurgical. De fapt, recidivele leziunii sunt un eveniment comun, estimat la aproximativ 40-50% dintre pacienți.
Chisturi, abcese și fistule
Termenii chist, abces și fistula pilonidală se referă la trei faze diferite ale bolii pilonide:
- Chistul pilonidal este un sac mic, neinfectat, similar cu un noduli mic, asimptomatic sau ușor dureros la palpare. Leziunea poate rămâne tăcută de ani de zile sau poate evolua în etapele ulterioare.
- Abcesul pilonidal este o colecție de puroi care provine din infecția bacteriană a cavității chistice. Această formare este mai mare decât cea anterioară și implică durere, roșeață și alte semne caracteristice ale inflamației. După câteva zile, abcesul este rupt și fistulizat cu o ameliorare imediată a condițiilor. Cu toate acestea, dacă nu este tratat corespunzător, procesul inflamator nu se oprește spontan și tinde să devină cronic.
- O fistula pilonida este o deschidere mica (sau canal de comunicare) intre chistul infectat si un orificiu cutanat care asigura o priza spre exterior:
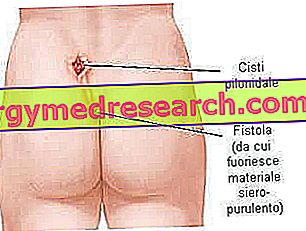
simptomele
Chistul pilonidal este o leziune care se dezvoltă central în partea inferioară a spatelui, la coccyx, în apropierea fisurii feselor, la aproximativ 4 -5 cm centimetri de anus. Unele persoane pot rămâne asimptomatice, de ceva timp, înainte de prezentarea procesului inflamator acut. Boala simptomatică apare de obicei atunci când chistul pilonidal degenerează într-un abces pilonidal: pacientul prezintă un disconfort mai mare, umflarea locală este mai vizibilă și zona este dureroasă la atingere.
Dacă chistul pilonidal devine infectat, se pot dezvolta următoarele semne și simptome:
- Semne de inflamație abdominală: durere, umflare, înroșire și căldură a regiunii afectate a pielii;
- Secreția purulentă (sau serul-purulentă), material galben și mirositor;
- Febră (mai puțin frecventă), cefalee și stare generală de rău.
Aceste simptome se pot dezvolta rapid, adesea în câteva zile. Durerea cauzată de o fistulă pilonidală poate fi severă și se poate agrava dacă tratamentul nu este utilizat.
Mai puțin frecvent, chistul pilonidal se poate dezvolta în alte zone ale corpului, cum ar fi mâinile, ombilicul, axila sau regiunea genitală.
cauze
Deși există mai multe teorii cu privire la cauzele bolii pilonide, astăzi cei mai mulți cercetători cred că chisturile sunt leziuni dobândite (mai degrabă decât congenitale sau înnăscute, așa cum se credea în trecut); debutul lor ar fi legat de o infecție a foliculului de păr care, odată dilatată, ar permite ca firele de păr să fie învelite. Ca răspuns la aceste fire de păr ingrown, se dezvoltă o reacție inflamatorie locală care determină formarea unei structuri chistice.
Presiunea excesivă, frecare sau traume repetate în regiunea sacro-coccygeal pot predispune persoanele fizice să dezvolte chistul sau să provoace iritarea unei leziuni pionide existente.
Factori de risc
Unii factori pot predispune la dezvoltarea chistului pilonidal. Acestea includ:
- Obezitate: persoanele obeze sunt mai predispuse să prezinte recurențe;
- Activități sportive sau ocupaționale care necesită o poziție prelungită de ședere (crește presiunea asupra regiunii coccyx);
- Slabă igienă și prezența multor fire de păr excesive;
- Excesul de transpirație: umiditatea favorizează creșterea bacteriilor anaerobe, care infectează adesea chisturile pilonide;
- Iritație locală sau traumă, care poate provoca inflamația unui chist existent sau poate promova declanșarea acestuia;
- Purtați haine strânse.
diagnostic
Un chist pilonidal poate fi diagnosticat printr-un simplu examen clinic, pe baza semnelor caracteristice în locurile coccisale: prezența orificiilor externe, secreția de material lichid sau purulent etc. Zona este extrem de dureroasă pentru palpare și adesea actul simplu de separare a feselor pentru a examina zona este intolerabil la pacient. Pentru a defini diagnosticul, poate fi util să folosiți și teste de sânge și un ultrasunete specific.
Medicul poate, de asemenea, să identifice prezența următoarelor condiții:
- febra;
- Creșterea numărului de celule albe din sânge pe o probă de sânge;
- Inflamația pielii înconjurătoare.
Posibile complicații
Complicațiile unui chist pilonidal pot include:
- Recurența chistului pilonidal;
- Formarea abceselor și supurație cronică;
- Infecții sistemice;
- Rareori, dacă chistul pironic cronic nu este tratat corespunzător, acesta poate degenera într-un carcinom cu celule scuamoase a pielii.
chirurgical
Pilotarea chistului este chirurgicală.
Pacienții care nu au inflamație locală, în general, nu necesită tratament imediat, dar sunt invitați la depilare și igienă locală meticuloasă. Dacă, în schimb, se produce o infecție în cavitatea cistică, este necesar să se recurgă la un tratament adecvat pentru a drena sau a elimina leziunea.
Incizia și drenajul chistului pilonidal
Prima abordare terapeutică implică o procedură chirurgicală care poate fi efectuată pe bază de ambulatoriu.
- După amorțirea zonei cu anestezic local, medicul face o mică incizie deasupra zonei infectate, pentru a deschide cavitatea cistică.
- Materialul purulent este drenat, toate firele de păr și alte fragmente acumulate în chist sunt îndepărtate. Rana este curățată cu soluție salină și acoperită cu tifon steril.
- Pansamentele trebuie înlocuite frecvent, până la vindecarea chistului (aproximativ trei ori pe săptămână).
- Medicul dumneavoastră poate prescrie anumite antibiotice, cum ar fi metronidazol și eritromicină, pentru a trata inflamația și a evita reinfectarea bacteriană. Adesea, analgezicele sunt prescrise pentru tratamentul simptomatic.
Trebuie să se organizeze un examen medical în termen de două zile de la efectuarea procedurii, pentru a evalua dacă vindecarea rănilor are loc în mod adecvat și pentru a monitoriza eventualele complicații. Odată ce pansamentele sunt îndepărtate, rana pielii se vindecă și se închide spontan în aproximativ patru săptămâni. Majoritatea persoanelor supuse inciziei și drenajului chistului pilonidal nu au nevoie de alt tratament. Menținerea plăcii curată și îndepărtarea tuturor firelor de păr din zona sacro-coccygeal poate ajuta la prevenirea recurențelor.
Excizia chistului pilonidal
Dacă aveți un chist pilonidal care tinde să fie infectat într-o manieră recurentă, este posibil să aveți nevoie de o intervenție chirurgicală mai invazivă pentru a îndepărta toate țesuturile afectate de chist (piele, țesuturi subcutanate și zona chistică până la sacrum). Excizia permite condiția de a fi complet vindecată, dar reprezintă o procedură destul de invazivă în comparație cu simpla incizie și drenaj.
După excizia chistului pilonidal, medicul poate alege:
- Lăsați rana chirurgicală deschisă (închiderea cu intenția a doua). În această opțiune, rana chirurgicală este lăsată deschisă, fără nici o sutură, pentru a permite țesutului să se reformuleze spontan de la bază la suprafață. Acest proces are ca rezultat un timp de vindecare mai lung, dar este asociat cu un risc mai mic de recurență (infecție recurentă a chistului pilonidal). Uneori se introduce o plăcuță simplă cu tifon steril cu medicamente în rana chirurgicală. Vindecarea are loc într-o perioadă variabilă de timp cuprinsă între 5 și 8 săptămâni, timp în care medicamentele trebuie schimbate de către personalul expert, în medie, la fiecare trei zile.
- Închideți rana cu suturi (închiderea după intenția inițială). După îndepărtarea chistului pilonidal, unii chirurgi preferă, în schimb, să închidă imediat rana cu suturi. Timpul de vindecare este mai rapid cu această opțiune, dar este asociat cu un risc mai mare de recurență. Unii chirurgi efectuează incizia la canalul intergluteal, o zonă în care vindecarea este deosebit de dificilă. Cusăturile sunt îndepărtate după aproximativ 10-12 zile. Timpul de recuperare, după o intervenție chirurgicală, poate dura câteva săptămâni.
Posibilele complicații postoperatorii pot include infecții locale sau vindecarea proastă a rănilor chirurgicale. Pentru a evita astfel de consecinte, medicul sau asistenta medicala va furniza pacientului instructiuni detaliate privind tratamentul ranilor si progresul unui proces normal de vindecare. De asemenea, poate fi necesară depilarea în jurul zonei chirurgicale pentru a împiedica părul să intre în rană. În timpul fazei postoperatorii, tratamentul și examinările în ambulatoriu sunt necesare pentru a asigura vindecarea adecvată a rănilor și pentru a gestiona prompt complicațiile sau recidivele posibile ale bolii pilonide. Deși 40-50% dintre pacienți pot prezenta reaparitie a bolii pilonide, în general, prognosticul pe termen lung este excelent.
Alte intervenții mai puțin frecvente care pot fi efectuate în cazul chistului pilonidal sunt:
- Injecții de fenol;
- Transplanturi de piele.
profilaxie
Pentru a ajuta la prevenirea chisturilor pilonide acute sau recurente, puteți încerca:
- Păstrați zona curată și uscată, îngrijindu-vă cu scrupulozitate de igiena locală;
- Prefer să se utilizeze îmbrăcăminte confortabilă pentru a preveni frecarea țesuturilor pe piele;
- Păstrați zona liberă de păr nedorit, folosind în mod regulat creme de depilare sau îndepărtarea părului cu laser;
- Evitați presiunea prelungită sau presiunea repetitivă excesivă pentru zona coccyxului;
- La persoanele obeze, scăderea în greutate poate contribui la reducerea riscului de recidivă.




