generalitate
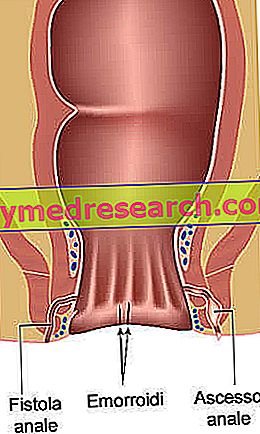
O fistula perianală este o leziune tubuliformă (un canal mic) care conectează porțiunea terminală a intestinului cu pielea din jurul anusului. Acest canal reprezintă evoluția patologică a unui abces, care, la rândul său, provine de la infectarea uneia dintre glandele secretoare ale mucusului prezente în canalul anal; din această infecție vine o colecție de puroi, care ajunge la piele și încearcă să-și facă drumul spre exterior.
Diagnosticul fistulei perianale se bazează pe examinarea obiectivă, prin explorarea rectală și prin palparea anusului și a țesuturilor înconjurătoare. Pentru a defini cursul canalului și a identifica eventualele extinderi secundare, medicul poate recurge la ultrasunete endoanale sau rezonanță magnetică.
Tratamentul fistulei perianale este doar chirurgical și este esențial pentru a elimina procesul infecțios cronic, păstrând integritatea sfincterilor și păstrând continența anală.
Premisa: abcesul perianal
Abcesul perianal este o colecție de puroi care rezultă dintr-un proces inflamator. În cele mai multe cazuri, inflamația este un mecanism de apărare împotriva unei infecții nespecifice, care afectează glandele microscopice ale lui Hermann și Desfosses, situate în canalul anal. Funcția normală a acestor structuri anatomice constă în secreția mucusului pentru a facilita trecerea fecalelor.
Abcesul și fistula perianală reprezintă două etape diferite ale aceleiași patologii:
- Abcesul reprezintă faza acută a unei infecții care provine din glandele secretoare ale mucusului prezente în canalul anal;
- Fistula reprezintă o evoluție cronică a acestui proces supurativ (infecție cu formarea de puroi).
Infecția se răspândește în țesuturi folosind canalele glandulare și ajunge la pielea perianală unde, din cauza rezistenței opuse, se oprește. Imediat sub piele, prin urmare, tot materialul produs de procesul inflamator se acumulează, apoi evoluează în puroi.
Factorii care favorizează dezvoltarea unui abces periferic sunt variați și includ modificări ale consistenței scaunului (sindroame diareice sau, invers, trecerea materialului fecal foarte dur), unele boli intestinale cronice (cum ar fi boala Crohn și ulcerativă) și sechelelor de proceduri chirurgicale asupra hemoroizilor și fisurilor.
Abcesul perianal este o afecțiune foarte dureroasă, care poate fi însoțită de febră și stare generală de rău. Colectarea de puroi, plasată imediat în apropierea anusului, poate să scape din pielea care o conține, în mod spontan sau după o incizie chirurgicală.
ce
O fistula perianala este un fel de tunel. care are un orificiu în canalul anal și celălalt pe suprafața pielii perianale.
Fistula poate forma spontan sau reprezenta complicația diferitelor stări patologice în regiunea anorectală.
În cele mai multe cazuri, o fistula perianală este consecința drenării abcesului recurent datorită unei infecții purulente.
Clasificarea parcurilor
Procesul supurativ poate fi aranjat în diverse moduri în jurul și prin mușchii regiunii perineale.
În funcție de tipul de traseu, adică de modul în care traversează sfincterul, fistulele sunt clasificate în:
- Intersfinteric (70%);
- Transfinterie (23%);
- Supraintensiune (5%);
- Extrasfinteriche (2%).
Principalele rute (sau rute) pot avea, la rândul lor, sucursale secundare.
cauze
Atunci când abcesul, care provine de la o glandă anală, perforează pielea perineală, se formează o (fistula), care conectează orificiul intern cu oa doua deschidere cutanată.
Prin urmare, fistula perianală prezintă:
- Un orificiu intern sau primitiv;
- Un mod (sau o rută) fistuloasă ;
- Un orificiu secundar, în general, exterior (cazurile în care orificiul secundar este intern, ca în cazul fistulei intramurale a rectului) sunt rare.
În mod normal, glandele lui Hermann și Desfosses favorizează trecerea fecalelor, secreind un muc de lubrifiere în criptele anale (mici depresiuni în formă de coadă de râu care sunt dispuse în zona anusului într-un mod circular). Infecția provine din pătrunderea bacteriilor sau a materialelor străine în glanda anală, care obstrucționează canalul din care scapă mucusul.
Inflamația - indusă ca mecanism de apărare - determină colectarea de puroi. Între timp, infecția se extinde la țesuturile din jur, formând un canal care conectează glanda anală (din care provine abcesul) cu pielea din regiunea perianală. Materialul purulent urmărește, de fapt, o cale de ieșire spre exterior, dar rămâne înconjurat de pielea perianală, unde, datorită rezistenței opuse, se oprește.
Când pielea se lasă, se creează o fistula: canalul prin care a trecut puroul poate persista și orificiul extern, lângă anus, rămâne deschis.
Factori predispozanți
Unele afecțiuni patologice, cum ar fi diverticulita, colita, boala Crohn sau alte boli inflamatorii ale intestinului, pot determina dezvoltarea unei fistule perianale mai probabile. Uneori, acest prejudiciu este congenital.
Alți factori predispozanți pentru dezvoltarea unei fistule perianale sunt:
- Traumatism local (pătrunderea corpurilor străine, erotismul anal, execuția necorespunzătoare a clismei, bolusul fecal dur, etc.);
- Prezența reziduurilor solide în materialul fecal, care sunt închise în orificiul glandular;
- Modificarea consistenței pH-ului sau scaunului (de exemplu sindroame diareice, constipație etc.);
- Neoplasme ale tractului anal sau rectal;
- Complicații ale chirurgiei (episiotomie, hemoroidectomie, prostatectomie etc.);
- tuberculoza;
- Boli cu transmitere sexuală (de exemplu, chlamydia, sifilis și limfogranulom venerial).
Simptome, semne și complicații
Majoritatea fistulelor provine din criptele anorectale și conectează interiorul canalului anal sau rectului cu perineul.
Acest prejudiciu este de obicei însoțit de:
- Iritarea în jurul anusului cu mâncărime, arsură și, uneori, durere intensă;
- Intermitentă sau constantă secreție a puroiului sau a materialului seros dintr-o gaură mică situată în apropierea anusului, care nu are tendința de a se vindeca;
- Durere și febră atunci când fistula devine infectat și provoacă un abces din nou.
Simptomele fistulei perineale tind să accentueze în timpul defecării și pot fi asociate cu apariția pierderilor de sânge și a murdăririi rufelor (în unele cazuri, materialul secretat este afectat de fecale).
Duzelul extern al fistulei se poate închide spontan pentru o perioadă variabilă, apoi se redeschide și se reîntoarce pentru a secrete materialul purulenic din ser (vindecare aparentă cu formarea unui nou abces).
În unele cazuri, pot să apară și simptome generale, cum ar fi epuizarea, febra și durerea pelviană.
Dacă procesul patologic de canalizare progresează și devine cronic, prin implicarea suprafeței perianale în diferite puncte, poate provoca daune grave sfincterilor (mușchii din jurul anusului care acționează pentru continență).
diagnostic
Diagnosticul fistulei perianale se bazează pe examinarea obiectivă, prin explorarea rectală și prin palparea anusului și a țesuturilor înconjurătoare.
La inspecție, proctologul poate avea unul sau mai multe orificii secundare externe, uneori cu apariția unui pus pus pe butonul de granulare. La palpare, fistula perianală poate rezulta ca o leziune cordoniformă și fibroasă subcutanată, care duce de la orificiul fistulos la anus.
În unele cazuri, localizarea orificiului intern poate fi suspectată de găsirea unei vâscări sau a unei dungi apreciabile digital pentru explorarea rectală.
Pentru a defini cursul fistulei perianale și a identifica eventualele extinderi secundare, medicul poate recurge la unele investigații:
- Ecografia endoanală : permite vizualizarea exactă a ramurilor infecției în raport cu sfincterul;
- Rezonanța magnetică : permite studiul morfologic al fistulei.
Alte investigații (rectoscopie, colonoscopie, TAC) permit excluderea altor patologii asociate.
terapie
Tratamentul fistulei perianale implică diferite abordări chirurgicale. În orice caz, obiectivul este eliminarea rănirii și prevenirea recurențelor, încercând să păstreze continuitatea sfincterilor.
Fistula chirurgicală anală este complexă și implică aplicarea mai multor tehnici, alese în funcție de cazul specific. Uneori sunt necesare intervenții în mai mult timp. Durerea postoperatorie este ușoară sau moderată și este ușor de controlat cu analgezice normale.
Vârsta postoperatorie de spitalizare este foarte scurtă (24-48 de ore) și medicamentele la domiciliu sunt simple.
Principalele tipuri de intervenție sunt:
- Fistulotomie : este de obicei rezervată pacienților cu fistule simple și mici (transfistică intersfistică sau inferioară); procedura implică aplatizarea rutei fistuloase. Tehnica este asociată cu o rată ridicată de succes și nu este împovărată de un risc semnificativ de incontinență. Dacă este prezentă diaree sau boală Crohn, fistulotomia nu este recomandată. datorită vindecării întârziate a rănii. La acești pacienți, terapia medicală cu antibiotice adecvate și medicamente imunosupresoare este posibilă.
- Fistulectomie : implică disecția întregii fistule perianale și a unei micro porțiuni a țesutului sănătos înconjurător.
- Plasarea unui seton : este o tehnică utilizată la pacienții cu fistule complexe; tratamentul implică introducerea unui fel de fir de sutură mare (sau un tub de silicon) în calea leziunii, apoi legat la cele două capete din afara corpului. Setonul are două avantaje: drenajul continuu al materialului conținut în canalul fistulei (cum ar fi puroiul) și elastodirezia, adică posibilitatea introducerii periodice a elasticului în tensiune pentru a diseca lent țesutul muscular, înregistrând un nou segment ca leziunea anterioară vindecă; astfel, evitați tăieturile ascuțite și reduceți riscul de incontinență.
- Fistulectomia în doi timpi : efectuată în momente diferite, pentru a minimiza riscul de complicații, cum ar fi deteriorarea sfincterului anal și incontinența fecală. Această operație este indicată în tratamentul fistulelor complexe, care implică și mușchii anali. Prima fază implică plasarea unui seton, în timp ce al doilea constă dintr-o fistulotomie sau o fistulectomie.
- Clapă endorectală : constă în reconstrucția mucoasei și a submucozei, obținută prin aplicarea unei clape vasculare a mucoasei rectale (luată din rectul suprapus) pe deschiderea internă a fistulei (orificiul fistulei). Prin această procedură, probabilitatea de incontinență este de 35%.
- Adeziv fibrinic : asigură închiderea fistulei perianale prin injectarea în tunelul fistulei curățat anterior a unui amestec solubil pentru a fi sigilat. Procedura este minim invazivă și asigură o revenire mai rapidă la activitățile normale. Cu toate acestea, riscul de recidivă rămâne ridicat, cu o rată scăzută de succes pentru vindecarea definitivă a fistulelor perianale.
- Proteze biologice (dopul anal) : tehnica prevede plasarea dispozitivelor inerte în fistula (ele nu generează reacții de la un corp străin). Aceste prize analice medicinale încurajează generarea de țesuturi noi și sunt apoi reabsorbite spontan de către organism. De asemenea, în acest caz, complicațiile post-intervenție sunt aproape nulă, inclusiv riscurile de incontinență; rata de succes terapeutic este bună (40-80%), dar rămâne un risc important de recidivă.
- LIFT (Ligație a tractului fistulei inter-sfincterice) : o procedură chirurgicală bazată pe închiderea orificiului fistular intern (prin spațiul intersectiv și nu prin spațiul endorectal), combinată cu îndepărtarea țesutului glandular infectat. Tehnica mini-invazivă recentă, eficientă și sigură, cu o rată bună de succes și un risc scăzut de recădere.
- VAAFT (Tratamentul fistulei analitice) : exploatează instrumentele avansate de diagnostic (fistuloscopul operațional), care vă permit să aveți o vedere directă a fistulei din interior, subliniind, de asemenea, orice complicații locale. În plus față de viziune, acest dispozitiv vă permite să curățați și să tratați fistula însăși din interior, urmând pas cu pas etapele de operare de pe monitor. Tehnica este indicată în special pentru tratamentul fistulelor perianale complexe. Prin tratarea leziunii din interior, se elimină riscul de deteriorare a sfincterilor; de asemenea, în acest caz, riscul de incontinență postoperatorie este zero.
prognoză
Dacă este bine tratată, fistula perianală nu trebuie să reapară. După tratamentul chirurgical, patologia se poate recupera pentru drenajul incomplet al leziunii sau infecția spațiilor adiacente.
Dacă fistula este complexă, recaderea poate depinde de mulți factori, nu numai în ceea ce privește intervenția chirurgicală.
Incontinența fecală poate rezulta din deteriorarea iatrogenică și este favorizată de acțiunea prelungită a materialului purulente asupra sfincterilor (întârziere de diagnosticare).
O recidivă a bolii poate fi supusă unui tratament ulterior, chiar repetată de mai multe ori, dacă este necesar.



